Портал «Нейроновости» начинает большой цикл статей, которые будут рассказывать о строении мозга, о том, как работают нервные клетки и сам мозг и о том, как мы обо всём этом узнали.
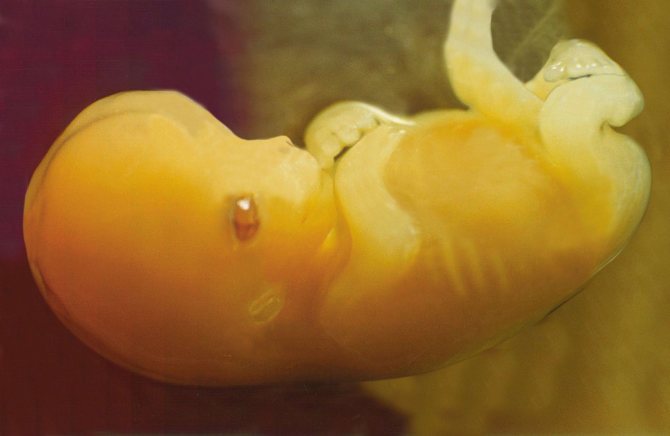
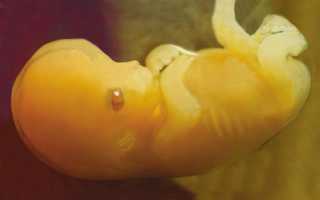
Начнём мы с самых азов, с нейроэмбриологии. Давайте заглянем в наше далёкое-далёкое прошлое – в то время, когда каждый из нас был ещё яйцеклеткой с двойным ядром, образовавшимся сразу после слияния с ней сперматозоида. Наверняка вы видели прекрасные анимационные фильмы, созданные нашими зарубежными коллегами, которые демонстрируют весь процесс метаморфоз одной клетки в целый организм вплоть до его рождения. Но что в этот момент происходит с нервной системой? Как появляется наиболее сложный в организации орган со всеми путями и «нитями», что связывают его даже с самыми дальними уголкам тела? В этом мы сегодня с вами попытаемся разобраться.
Как формируется
ПРЕДУПРЕЖДЕНИЕ! Информация сайта предоставлена в ознакомительных целях, и не может использоваться для постановки диагноза, и принятия решения о лечении.
Нервная трубка плода что это? Это основа будущей нервной системы, развивается из зародышевого листка и эпидермиса.
Закладка нервной трубки начинается непосредственно после зачатия, процесс происходит в течение первых недель беременности. В норме закрывается на 25 день. Если этого не происходит, развиваются тяжелые болезни у ребенка.
Этапы формирования:
- На 18 сутки у эмбриона увеличивается количество эктодермы, формируется нервная пластина.
- Края пластины преобразуются в валики с желобком между ними. Он немного расширен в передней части – это зачатки головного мозга.
- За несколько дней происходит сближение валиков, они соединяются, образуется трубка, полая внутри.
- В дальнейшем из этой полости образуются мозговые желудочки и спинномозговой канал.
Некоторые участки пластины преобразуются в гребни. Из них образуются периферические узлы, мозговые оболочки, волокна нейронов, мозговая ткань надпочечников, пигментные клетки эпидермиса.
| Зона | Описание |
| Вентрикулярная | Состоит из клеточных цилиндров – родоначальники основных клеток и макроглии. |
| Субвентрикулярная | Зона активного роста, исчезает к окончанию эмбрионального периода. |
| Промежуточная | Образует серое вещество. |
| Краевая | Основа белого вещества. |
На каком сроке формируется нервная система плода?
Нервная система плода появляется из своеобразного образования, которое в медицине получило название нервной трубки. Она впоследствии должна обеспечить правильную работу всего организма. Перед тем, как появится трубка, должна вырасти нервная ткань, которая состоит из нескольких типов клеток. Первый тип отвечает за основные специфические функции нервов, то есть эти клетки (нейроны) отвечают собственно за регулирование психики. Второй тип обеспечивает полноценное питание нейронов и защищает их от повреждений.
Нервная ткань при нормальных условиях развития ребёнка начинает развиваться уже на восемнадцатый день после оплодотворения яйцеклетки. В 3-4 недели уже видна и сама нервная трубка.
На какой неделе закладывается нервная система плода? Уже на первой! Нервная система — одна из первых, которая должна развиться, чтобы малыш смог дальше расти. Если с формированием нервной ткани возникают какие-либо проблемы, плод вскоре погибает. Поэтому, если вы узнали о беременности, старайтесь сразу же менять свой образ жизни.

Функции
Нервная ткань обеспечивает нормальное функционирование всех органов и систем. Состоит их клеток 2 типов:
- нейроны – главный структурный элемент, участвуют в приеме, переработке и передаче внешних и внутренних импульсов;
- нейроглии – обеспечивают питание и защиту нейронов, разграничивают группы нейронов с разными функциями.
Нервная ткань принимает участие в формировании основных структрур мозга – центральной и периферической.
Причины
Дефекты нервной трубки – аномалии в строении, вызванные несвоевременным или неполным закрытием. Формируются в эмбриональном периоде.
Почему развивается патология:
- наследственный фактор;
- синдром Патау, Тернера, Эдвардса;
- радиоактивное излучение, отравление мышьяком, свинцом, пестицидами;
- прием препаратов против эпилепсии незадолго до зачатия или сразу после него;
- несбалансированное питание, гипервитаминоз витамина A;
- повышение спинномозгового давления у плода;
- вирусные болезни у беременных, особенно опасна краснуха;
- значительное и длительное повышение температуры на ранних сроках;
- ожирение, вызванное диабетом.
Но основной причиной считается дефицит фолиевой кислоты во время беременности.
Несмотря на значительные успехи современной пренатальной диагностики, дефекты нервной трубки (ДНТ) плода по-прежнему остаются одним из самых распространенных врожденных пороков развития. Ежегодно в США регистрируется 1 случай ДНТ на 1000 беременностей, при этом 4000 беременностей в год прерываются, включая самопроизвольный выкидыш и искусственный аборт, из-за нарушений развития ЦНС плода. Ежегодно частота выявления ДНТ в России составляет 0,45 %; смертность вследствие ДНТ – 300 новорожденных (2 % общей детской смертности).
ДНТ, или spina bifida, являются существенным фактором инвалидизации, хотя в настоящее время некоторые формы этой патологии поддаются хирургической коррекции.
В большинстве случаев ДНТ возникают в результате нарушения закрытия концов нервной трубки или их повторного открытия. У человека нервная трубка формируется из эктодермы, ее замыкание происходит на 21–28-й день после зачатия. При нарушении процессов формирования нервной трубки в зависимости от места появления дефекта образуется либо анэнцефалия, либо spina bifida. Клинически spina bifida может проявляться параличом нижних конечностей, мочевого пузыря, прямой кишки и т. д.
Возникновение ДНТ обусловлено как наследственными факторами, так и воздействием факторов внешней среды. Среди наследственных особенностей можно выделить половые и этнические различия, повышенную степень конкордантности у монозиготных близнецов, мутации генов и хромосомные нарушения (незначительное количество ДНТ). Необходимо учитывать факт рождения детей с ДНТ в анамнезе и наследственном анамнезе. Повышать риск появления ДНТ могут лекарственные средства, нарушающие обмен фолатов (триметоприм, сульфасалазин, карбамазепин, фенитоин, вальпроевая кислота и другие противосудорожные средства и т. д.), злоупотребление алкоголем, метанол. К приобретенным факторам, способным приводить к возникновению ДНТ, относят сахарный диабет, гипертермию, курение и т. д. Определенную роль в развитии патологии могут, кроме того, играть такие факторы, как место проживания, время года, в которое произошло зачатие, возраст матери, социально-экономические условия, а также алиментарный фактор.
Частота возникновения ДНТ варьируется от 2 на 1000 новорожденных в Мексике и Ирландии до 0,2 на 1000 таковых в Финляндии и Японии, а частота рецидивов при последующих беременностях составляет 2 %. Несмотря на невысокую распространенность, spina bifida является наиболее частым врожденным дефектом и приводит к потере трудоспособности.
ДНТ были описаны еще древними египтянами, а в 1641 г. Tulp N. впервые изобразил spina bifida. Алиментарный фактор одним из первых был признан фактором риска развития spina bifida. Stein и соавт. отметили высокую частоту spina bifida у 18-летних юношей, поступающих на военную службу, которые были рождены во время голода в конце Второй мировой войны. В дальнейшем Hibbard и Smithells показали, что женщины, родившие детей с ДНТ, во время беременности испытывали дефицит витаминов. По их наблюдениям, в результате приема мультивитаминных комплексов частота рецидивов этой патологии в последующие беременности резко сократилась.
Steegers-Theunissen R.P. и соавт. впервые предположили наличие связи между нарушением фолатзависимых процессов обмена гомоцистеина (ГЦ) и развитием ДНТ (коэффициент несогласия – 6,8; 95 % доверительный интервал). В дальнейшем они показали, что риск формирования spina bifida возрастает при повышении концентрации ГЦ в крови, а прием фолиевой кислоты в свою очередь снижает содержание ГЦ в плазме крови беременных. Концентрация ГЦ в амниотической жидкости у новорожденных, родившихся с ДНТ, была выше, чем у таковых контрольной группы. При изучении обмена метионина в экстраэмбриональной и амниотической жидкостях было показано, что концентрация общего ГЦ в эмбриональной жидкости значительно ниже, чем в плазме крови матери, а концентрация метионина в четыре раза выше в экстраэмбриональной целомической жидкости и в два раза – в амниотической жидкости по сравнению с плазмой крови матери.
В Дании van der Put N.M. и соавт. выявили повышенную частоту полиморфизма С677Т гена фермента метилентетрагидрофолат редуктазы (МTHFR) у членов семей, в которых имелись дети с ДНТ. Мутация гена выявлена у 16 % матерей, 10 % отцов и 13 % новорожденных со spina bifida по сравнению с 5 % в контрольной группе. Подобные результаты были получены и в других странах. В данном исследовании показано, что риск развития spina bifida повышается в семь раз при сочетании гомозиготной мутации у матери и у плода. Это доказывает влияние нарушений обмена ГЦ у плода на развитие ДНТ.
Степень тяжести spina bifida может быть различной – от стертых форм до грубых дефектов с расщеплением позвоночника в сочетании с миелошизисом.
По степени тяжести spina bifida различают:
- позвоночный дермальный синус
- скрытое незаращение дужки позвонка
- пузырное незаращение дужки
- расщепление позвоночника в сочетании с миелошизисом
Несмотря на то что ДНТ известны человеку с древних времен, все механизмы развития этого дефекта до сих пор неясны, хотя не вызывает сомнений, что большое значение имеют генетические факторы, несбалансированное питание (дефицит фолатов и витаминов группы В), гипергомоцистеинемия (ГГЦ), факторы окружающей среды (радиоактивное излучение и др.).
Большинство исследований последних лет демонстрируют влияние нарушений в обмене фолатов и метиониновом цикле на патогенез ДНТ. Поскольку эти процессы неразрывно связаны друг с другом, дефицит или дефекты любого кофактора (витаминов группы В, фолатов) и ферментов, которые могут быть как приобретенными, так и генетически обусловленными, ведут либо к ГГЦ, либо к стертым или выраженным формам фолатдефицитных состояний.
Многие патологические эффекты дефицита фолатов связаны с повышением в плазме крови уровня ГЦ. Роль фолатов в развитии ДНТ известна уже более 40 лет, а роль витаминов В12 и В6 установлена значительно позже. Внутриклеточный витамин В12 действует как фактор реметилирования ГЦ в метионин при участии фермента метионин-синтетазы (MS). Дефицит витамина В12, таким образом, может стать причиной ГГЦ, хотя концентрация фолатов в крови может быть нормальной или даже повышенной. Такой феномен известен как “ловушка метил-фолатов”.
Следует подчеркнуть, что сочетание ГГЦ и дефицита фолатов, в т. ч. при нехватке витаминов группы В, особенно витамина В6, – мощный фактор риска развития не только ДНТ, но и сосудистых осложнений: венозных и артериальных тромбозов, гестоза, преждевременной отслойки нормально расположенной плаценты, фетоплацентарной недостаточности и синдрома задержки развития плода, антенатальной гибели плода, ранних и поздних выкидышей. Витамин В6 в форме пиридоксоль-5-фосфата участвует в транссульфации ГЦ в цистеин с помощью фермента цистатионин-бета-синтетазы (СВS).
Метаболизм ГЦ неразрывно связан с метиониновым циклом. Синтез ГЦ (в больших концентрациях цитотоксичной аминокислоты) является результатом образования лабильных метильных групп в результате химических процессов метионинового цикла. Образование ГЦ происходит во всех клетках, однако пути его утилизации различаются. Большинство клеток и тканей способно реметилировать ГЦ (с участием фолатов, витамина В12), и только некоторые клетки могут осуществлять процессы транссульфации. Этим, по-видимому, можно объяснить высокую эффективность фолиевой кислоты и витаминов группы В в снижении уровня ГЦ в плазме крови.
Нервная ткань использует следующие механизмы для поддержания концентрации ГЦ на должном уровне:
- реметилирование с участием метионин-синтетазы при нормальном содержании витамина В12 и фолатов;
- переход ГЦ под действием фермента цистатионин-бета-синтетазы в цистатионин, который является менее токсичным продуктом для мозга и в дальнейшем используется для синтеза цистеина;
- экспорт ГЦ в кровь.
В нервной системе, как и в других органах, нарушение обмена ГЦ может возникать в результате генетических нарушений, после приема различных лекарственных средств и под влиянием других приобретенных факторов.
Концентрация ГЦ в крови беременных на 50–60 % ниже, чем вне беременности. Беременность характеризуется изменением гормонального профиля, повышением объема циркулирующей крови, сердечного выброса, периферической вазодилатацией, изменением функции почек и увеличением массы тела. Возможными причинами снижения концентрации ГЦ являются гемодилюция, повышение синтеза стероидов, а также потребление метионина и ГЦ растущим плодом.
Ряд исследований показал, что оральные контрацептивы (ОК), содержащие даже менее 50 мкг эстрогенов (все современные препараты содержат их не больше 35 мкг), нарушают кинетику фолатов и в крови женщин, использующих ОК, повышено содержание витамина А, а также снижены концентрации витамина В и фолиевой кислоты. Таким образом, риск развития ДНТ выше у пациенток, которые забеременели сразу после длительного приема ОК, особенно при наличии генетических мутаций ферментов (MTHFR, МТS и пр.), и дополнительно не принимали фолиевую кислоту и витамины группы В.
Исследования, посвященные роли витамина В12 в процессе реметилирования ГЦ и в генезе развития ДНТ, стали проводиться в последние 5–10 лет. Доказано, что участие витамина В12 как кофактора обеспечивает более полную и быструю абсорбцию фолиевой кислоты клетками. Исследование Paskal M. и соавт., изучавших содержание витамина В12 в плазме крови матерей, родивших детей со spina bifida, продемонстрировало, что снижение концентрации витамина В12 в материнской сыворотке крови ниже уровня 185 пмоль/л коррелирует с 3,5-кратным повышением риска рождения ребенка со spina bifida. Средние концентрации витамина В12 у матерей группы spina bifida были на 21 % меньше по сравнению с контрольной группой, в то время как различий между концентрациями фолатов, витамина В6 и ГЦ в сыворотке крови и эритроцитах не наблюдалось. Эти данные подтверждают многофакторность происхождения ДНТ и необходимость включения витамина В12 наряду с фолатами в профилактику ДНТ плода.
Особую группу риска по дефициту фолатов и витаминов группы В составляют пациентки, длительное время получавшие гормональную контрацепцию, а также курящие, злоупотребляющие кофе (более 5 чашек в день) и, безусловно, пациентки с генетическими факторами (мутацией MTHFR, СВS, транскобаламина), мальабсорбцией, несбалансированным питанием, диагностированной ГГЦ и ДНТ плода в анамнезе. Следует также учитывать, что до 80 % женщин в возрасте от 18 до 40 лет имеют субоптимальные концентрации фолатов в крови.
Профилактическое назначение фолатов и витаминов группы В, а также коррекция диеты значительно снижают частоту развития пороков нервной трубки у плода. Так, в Дублине было проведено обогащение круп (фортификация зерновых), являющихся важной составной частью ирландской диеты, витамином В12 в 1981 г. и фолиевой кислотой в 1987 г., что привело к снижению частоты рождения детей с ДНТ с 4,7 до 1,3 на 1000 новорожденных. Профилактика ДНТ приобрела масштабы Национальных программ здоровья во многих развитых странах. Например, в США и Канаде ввели в действие программу по обогащению зерновых фолатами, прежде всего для снижения риска рождения детей с ДНТ, на фоне которой число новорожденных с ДНТ уменьшилось на 19 % (Honein М.А. и соавт., 2001). В ряде стран предпочитают проводить программы, направленные на профилактическое использование фолатсодержащих препаратов женщинами детородного возраста. Так, по данным многоцентрового исследования, проведенного в 33 клинических центрах Англии (обследованы 1817 женщин), более 75 % случаев ДНТ можно предотвращать с помощью назначения фолиевой кислоты и витамина В12.
Актуальными вопросами оптимальной профилактики ДНТ плода являются длительность применения и дозы фолиевой кислоты. Согласно рекомендациям различных международных организаций (включая Food and Drug Administration, США; March of Dimes CDC-Alanta – Spina Bifida Assotiation Public Health Service; Reino Unido Junta de Sanidad y Consumo de Espana, 2001, и др.), женщины с неотягощенным по ДНТ анамнезом должны получать 400 мкг фолиевой кислоты в сутки в сочетании с витамином В12 в дозе 2 мкг/сут как минимум за месяц до зачатия и на протяжении первого триместра беременности. В Италии с 2005 г. законодательно утверждена необходимость ежедневного приема 400 мкг фолиевой кислоты женщинами, планирующими беременность.
С учетом последних научных данных важно, чтобы помимо фолиевой кислоты лекарственные средства, предназначенные для профилактики ДНТ плода, включали витамин В12. На сегодняшний день таким препаратом является Фолибер (Италфармако, Италия), содержащий в 1 таблетке 400 мкг фолиевой кислоты и 2 мкг витамина В12 – дозу, рекомендуемую для эффективной профилактики ДНТ плода. Механизм действия Фолибера заключается в нормализации процессов деления клетки и преодолении метаболической блокады синтеза метионина.
Таким образом, с целью профилактики ДНТ (spina bifida) плода каждой беременной (на протяжении первого триместра) и женщинам, планирующим беременность, показан прием одной таблетки Фолибера в сутки.
Виды патологии
Расщепление позвоночника
Наиболее распространенный вид дефекта. У основания позвоночника, в этой области наблюдается частичное выпячивание спинного мозга. При обширном незаращении со временем возникают проблемы с трофикой и чувствительностью кожи, неправильное формирование стоп, патология осанки, нарушение функций органов малого таза.
Спинномозговые кисты и грыжи
- Менингоцеле – поражение оболочек, выпячивание твердой мозговой оболочки.
- Менингорадикулоцеле – в отверстие входят мозговые оболочки и спинномозговые нервы. Развивается парез или паралич.
- Менингомиелоцеле – в грыжу выходит спинной мозг вместе с корешками и оболочками. Состояние ребенка тяжелое, отсутствуют двигательные функции, нарушается работа тазовых органов.
Анэнцефалия
Развивается в верхней части трубки, отделы мозга сформированы не полностью. Аномалия чаще встречается у девочек. Патология несовместима с жизнью.
Энцефалоцеле
Наблюдается частичное выпячивание мозга и мембран через кости черепа. Встречается редко.
Мальформация Киари
Самое редкое нарушение, при котором мозговая ткань протекает в позвоночный канал.
Основные симптомы нарушений – физиологическая деформация, паралич, судороги, отставание в развитии.
Дробь в квадрате
Деление оплодотворённой яйцеклетки называется дроблением. Это процесс, при котором растёт количество клеток, но их объём остаётся прежним, то есть с каждым следующим этапом они уплотняются и становятся мельче. Причём, это происходит достаточно быстро (одно деление в 12-20 часов), и уже к третьим суткам количество клеток в «комке» или так называемом концептусе может достигать 16. К этому моменту он уже «подплывает» к концу маточной трубы, в которой находился до этого (и где, собственно, произошло оплодотворение) и готов выйти в полость матки.
Интересно, что само дробление происходит неравномерно, и если под микроскопом посмотреть на концептус к концу второго дня, то вы увидите, что он похож на конгломерат из разного размера плотно спаянных шариков.
Внимание, дальше вас ждёт череда новых и необычных терминов, но не пугайтесь — мы всё будем пояснять.
Выход будущего эмбриона в полость матки ознаменовывает собой новый этап его развития – стадию морулы (ассоциация: для него полость – это «море»). Морула отличается от предшественника чуть большим количеством клеток, а также их организацией: внутри клетки связаны свободными щелевыми контактами, а снаружи формируют плотную оболочку – барьер, который обособляет внутреннюю среду. И делается это не случайно, ведь ещё через день (на 4-е сутки) в центре появляется заполненная жидкостью полость – бластоцель.
Клеточная масса отчётливо разделяется на два слоя: внешний – трофобласт (та самая плотная оболочка), и внутренний – эмбриобласт, та клеточная масса, из которой начнут развиваться органы.
На 6-7 день будущий эмбрион «устаёт» скитаться в «бескрайнем» пространстве маточной полости и находит «пристанище» на одной из стенок, куда с помощью ферментов, лизирующих (расщепляющих) ткани внедряется трофобласт и «ставит» зародыша «на якорь». Теперь он готов развиваться дальше.
Диагностика
Основной метод диагностики – генетический скрининг, отклонения в строении можно увидеть только на УЗИ. Если патология выявлена, необходимо пройти обследование у нескольких специалистов, чтобы исключить ошибку в диагнозе.
Признаки патологии при ультразвуковом исследовании:
- утолщение позвонков в пояснично-крестцовой области;
- деформация нижних конечностей;
- гидроцефалия;
- синдром Арнольда-Кари.
Другие методы исследований – амниоцентез, 3D УЗИ. При подозрении на патологии развития женщине назначают биохимический анализ крови на содержание альфа-фетопротеина и ацетилхолинэстеразы.
Подтверждения дефектов развития обычно является основанием для прерывания беременности. Но, поскольку даже самые современные методы пренатальной диагностики выявляют только факт наличия патологии, но не определяют степень тяжести, решение о сохранении ребенка принимают родители.
Лечение
Сразу после рождения ребенка врачи устраняют состояния, угрожающие жизни, – отсутствие самостоятельного дыхания, нарушение температурных показателей. Специалисты определяют группу крови и резус, наличие тяжелых нарушений в работе внутренних органов.
Раны в области грыжи обрабатывают антисептиками, накладывают стерильную повязку. Новорожденный должен лежать на животе с немного опущенной головой.
Устранение дефектов производят преимущественно хирургическими методами. После операции назначают антибактериальные препараты для предотвращения развития воспалительных процессов в легких, почках, мочевом пузыре, головном мозге. Раны постоянно обрабатывают, перевязывают, проводят терапию, направленную на снижение ликворного давления.
Восстановление нарушенных функций начинают после заживления раны, снятия швов, купирования воспалительных процессов.