Основные моменты
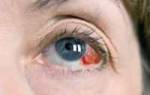
Диабетическая ретинопатия является серьезным заболеванием глаз, которое может привести к ухудшению зрения или даже слепоте.
Она развивается у людей с сахарным диабетом 1 или 2 типа, которые долгое время не контролируют высокий уровень сахара в крови.
Ежегодная проверка зрения и обследования являются важными инструментами профилактики.
Диабетическая ретинопатия — заболевание, которое происходит в результате повреждения кровеносных сосудов сетчатки у людей с диабетом. Диабетическая ретинопатия может развиться, если у вас сахарный диабет 1 или 2 типа и вы долгое время не контролируете высокий уровень сахара в крови. Хотя заболевание начинается с легких проблем со зрением, в конечном итоге можно полностью потерять зрение. Диабетическая ретинопатия без лечения является одной из наиболее распространенных причин слепоты. Это также самое распространенное заболевание глаз у людей с сахарным диабетом.
Врачи подчеркивают, что диабетическая ретинопатия является серьезным осложнением сахарного диабета, которое может привести к потере зрения. Основными причинами этого заболевания являются длительное повышение уровня сахара в крови, что приводит к повреждению сосудов сетчатки. Симптомы могут включать размытость зрения, появление «плавающих» пятен и затруднения с восприятием цветов.
Для диагностики врачи рекомендуют регулярные осмотры у офтальмолога, включая осмотр глазного дна и флуоресцентную ангиографию. Лечение зависит от стадии заболевания и может включать лазерную терапию, инъекции препаратов, снижающих отек, а также контроль уровня сахара в крови. Врачи акцентируют внимание на важности раннего выявления и своевременного лечения, что может значительно улучшить прогноз для пациентов.

Типы диабетической ретинопатии
Непролиферативная диабетическая ретинопатия (НПДР)
НПДР также известна как фоновая ретинопатия. Ее называют “непролиферативной”, потому что в глазу не появляются новые кровеносные сосуды на ранних стадиях диабетической ретинопатии. На ранних стадиях ретинопатии из поврежденных кровеносных сосудов в глаза часто истекает кровь и жидкость. В некоторых случаях центр сетчатки, или макула, начинает набухать. Это называется макулярный отек. Существует три стадии НПДР: легкая, умеренная и тяжелая, которые могут перейти в другой тип, или четвертую стадию, пролиферативную диабетическую ретинопатию.
Диабетическая ретинопатия — это серьезное осложнение диабета, которое затрагивает глаза. Многие люди отмечают, что основными причинами заболевания являются длительно существующий диабет и нестабильный уровень сахара в крови. Симптомы могут быть неочевидными на ранних стадиях, но со временем пациенты начинают замечать размытость зрения, появление темных пятен или даже потерю зрения. Диагностика включает в себя регулярные осмотры у офтальмолога, который может выявить изменения в сетчатке. Лечение варьируется от лазерной терапии до инъекций медикаментов, направленных на замедление прогрессирования болезни. Важно помнить, что ранняя диагностика и контроль уровня сахара в крови могут существенно снизить риск развития осложнений. Многие пациенты подчеркивают, что соблюдение рекомендаций врачей и регулярные обследования помогают сохранить зрение и улучшить качество жизни.

Пролиферативная диабетическая ретинопатия (ПДР)
Пролиферативная диабетическая ретинопатия, или прогрессирующая ретинопатия, является стадией ретинопатии, на которой новые кровеносные сосуды начинают расти в сетчатке. Эти новые кровеносные сосуды обычно аномальны и растут в центре глаза.
Симптомы диабетической ретинопатии?
Для этого заболевания редкость, чтобы симптомы появлялись на ранних стадиях. Симптомы диабетической ретинопатии часто не появляются до тех пор, пока внутри глаза не произойдут серьезные повреждения.
Можно предотвратить незримое повреждение, если держать уровень сахара крови под контролем и регулярно ходить к офтальмологу на осмотр, чтобы контролировать здоровье глаз.
- мушки перед глазами или темные пятна;
- проблемы со зрением ночью;
- затуманенное зрение;
- потеря зрения;
- сложности в различении цветов.

Что вызывает диабетическую ретинопатию?
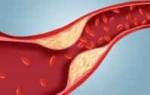
Высокий уровень сахара в крови в течение длительного периода вызывает диабетическую ретинопатию. Избыток сахара повреждает кровеносные сосуды, которые снабжают сетчатку кровью. Высокое кровяное давление также является фактором риска развития ретинопатии.
Сетчатка — это слой ткани в задней части глаза. Он отвечает за изменение изображений, которые глаз видит, в нервные сигналы, которые мозг может понять. Когда кровеносные сосуды сетчатки повреждены, они могут заблокироваться, что отрезает часть кровоснабжения сетчатки. Эта потеря кровотока может привести к росту других, слабых кровеносных сосудов. Эти новые кровеносные сосуды могут потечь и создать рубцевание, что может вызвать потерю зрения.
Чем дольше у вас диабет, тем выше шансы на развитие диабетической ретинопатии. Почти каждый, кто имеет диабет в течение более 30 лет, имеет некоторые признаки ретинопатии. Держать диабет под контролем, вот, что может помочь замедлить прогрессирование.
Женщинам, уже страдающим сахарным диабетом, которые беременны или планируют забеременеть, необходимо делать комплексное обследование глаз, чтобы определить, есть ли у них ретинопатия.
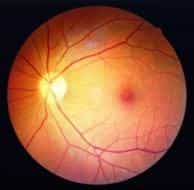
Диагностика диабетической ретинопатии
Врач может диагностировать диабетическую ретинопатию с помощью офтальмоскопии при расширенном зрачке. Эта процедура включает в себя использование глазных капель, которые расширяют зрачки, что позволяет врачу лучше рассмотреть внутреннюю часть глаза.
:
- аномальных кровеносных сосудов;
- припухлость;
- истечение кровеносных сосудов;
- блокированные кровеносные сосуды;
- рубцевание;
- изменение хрусталика;
- повреждение нервной ткани;
- отслойка сетчатки.
Можно также выполнить флуоресцентную ангиографию. Во время этого теста, врач вводит краситель в вену на руке, что позволяет отследить, как кровь течет в глаз. Краску, циркулирующую внутри глаза фотографируют, чтобы определить, какие сосуды заблокированы, истекают или повреждены.
Оптическая когерентная томография (ОКТ) представляет собой метод визуальной диагностики, который использует световые волны для получения изображений сетчатки. Эти изображения позволяют врачу определить толщину сетчатки. ОКТ помогает определить, сколько жидкости, если таковая имеется, накопилось в сетчатке.
Лечение диабетической ретинопатии
Варианты лечения ограничены людьми, которые имеют раннюю диабетическую ретинопатию. Врач должен регулярно выполнять осмотр глаз для того, чтобы контролировать их состояние в случае, если лечение будет необходимым. Эндокринолог может помочь замедлить прогрессирование ретинопатии, помогая оптимально управлять диабетом.
При прогрессирующей диабетической ретинопатии лечение зависит от типа и тяжести ретинопатии.
Фотокоагуляция может помочь предотвратить потерю зрения. Этот тип хирургии использует лазер для того чтобы контролировать или остановить истечение путем прижигания сосудов для их герметизации.
- Рассеянная фотокоагуляция предполагает использование лазера для прижигания сотни крошечных отверстий в глазах два или более раз, чтобы уменьшить риск слепоты.
- Очаговая фотокоагуляция включает использование лазера для воздействия на отдельный истекающий сосуд в макуле для того, чтобы макулярный отек не увеличивался.
- Витрэктомия заключается в удалении рубцовой ткани и мутной жидкости из стекловидного тела глаза.
Как предотвратить диабетическую ретинопатию?
:
- кровяное давление;
- сахар в крови;
- холестерин.
- Бросить курить, если •вы курите.
- Получать регулярные, умеренные физические нагрузки несколько раз в неделю. Если у вас есть ретинопатия, то определите с врачом, какая физическая нагрузка будет самой оптимальной для вас.
- Ежегодно проверять зрение у врача.
Совет
Диабетическая ретинопатия — это серьезное заболевание глаз, которое может привести к снижению зрения или даже слепоте у пациентов с сахарным диабетом.
:
- Регулярно проводить обследования и проверять зрение.
- Держать уровень сахара в крови, холестерин, и кровяное давление под контролем.
- Будьте внимательны к любым изменениям, которые вы можете заметить в своем зрении и обсудите их с врачом.
Диабетическая ретинопатия как осложнение сахарного диабета — видео
:
Вопрос-ответ
Как определить диабетическую ретинопатию?
Ответ: Диабетическую ретинопатию диагностируют с помощью осмотра глазного дна — офтальмоскопии. Это обследование проводится после расширения зрачка глазными каплями.
Как проверить диабетическую ретинопатию?
Тест, при котором в кровоток вводится органический краситель, чтобы визуализировать кровеносные сосуды глаза. Это происходит одновременно с получением изображений специальной камерой, что позволяет врачу определить, есть ли утечка крови из сосудов или прекращение кровоснабжения участков сетчатки.
Можно ли вылечить диабетическую ретинопатию?
Лечение диабетической ретинопатии. Полностью вылечиться от заболевания нельзя, но своевременно начатое лечение способно остановить или замедлить необратимые изменения в сетчатке. Метод лечения зависит от стадии развития диабетической ретинопатии.
Каковы симптомы ретинопатии?
Проявляется патология пятнами в поле зрения, вспышками и молниями. Нарушается кровоснабжение сетчатой оболочки и зрительного нерва, вследствие чего в стадию нейроретинопатии развивается атрофия последнего.
Советы
СОВЕТ №1
Регулярно проходите обследования у офтальмолога. Раннее выявление диабетической ретинопатии может значительно замедлить прогрессирование заболевания и сохранить зрение. Рекомендуется проходить осмотр не реже одного раза в год, а при наличии факторов риска — чаще.
СОВЕТ №2
Контролируйте уровень сахара в крови. Поддержание гликемии в пределах нормы помогает снизить риск развития диабетической ретинопатии. Используйте глюкометр и следуйте рекомендациям врача по диете и медикаментозному лечению.
СОВЕТ №3
Обратите внимание на свое питание. Включите в рацион больше овощей, фруктов и продуктов, богатых омега-3 жирными кислотами. Ограничьте потребление сахара и насыщенных жиров, что поможет улучшить общее состояние здоровья и снизить риск осложнений.
СОВЕТ №4
Занимайтесь физической активностью. Регулярные физические нагрузки помогают контролировать уровень сахара в крови и улучшают общее состояние организма. Постарайтесь выделять хотя бы 30 минут в день на умеренные физические упражнения, такие как прогулки или занятия спортом.